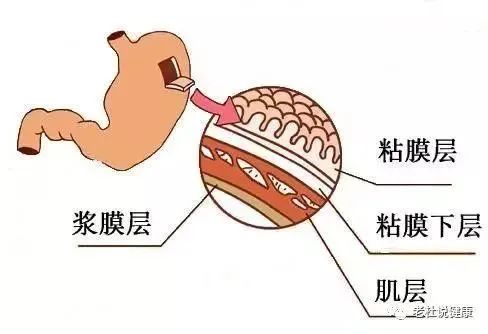
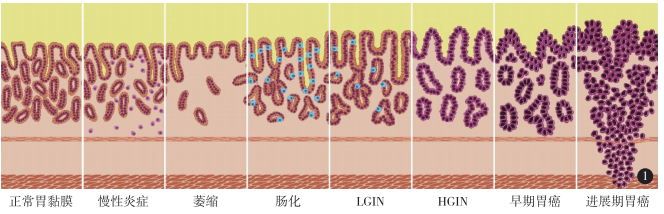
2018年最新统计数据表明,全球范围内胃癌发病率在恶性肿瘤中居第5位,男性的发病率是女性的2倍以上。东亚地区是胃癌的高发地区,其中尤以我国发病率最高。 全球每年新发胃癌病例约120万,中国约占其中的40%,但是我国早期胃癌占比却很低,仅约20%。早期胃癌患者术后预后较好,5年生存率可超过90%,然而大多数胃癌发现时已是进展期,虽然可以采取多种治疗手段联合治疗,但是患者预后较差,总体5年生存率不足50%。因此对疾病的早发现、早诊断及早治疗非常重要。 今天 我们请浙江省人民医院消化内科主任 潘文胜来说说胃癌 上腹部隐痛了一个月35岁男士一查是胃癌 35岁的王先生是我3个月前在门诊看的一位患者,来看病的时候就说上腹部有隐痛1个月了,想配点胃药回去吃。询问病史后发现患者的腹痛没有明显规律,最近吃东西胃口也比较差,吃完之后觉得肚子胀,考虑胃部可能存在病变,建议患者先做胃镜检查一下。 患者当时还很犹豫,觉得自己平时身体挺好的,可能只是胃炎之类的疾病,认为不需要做胃镜检查。在一番解释之后,患者同意先检查看一下,结果胃镜检查提示胃癌。幸运的是发现得早,病变还处于早期。 患者很纳闷,自己年纪轻轻为什么就会患胃癌?追问病史后发现患者既往有幽门螺旋杆菌感染,但是没有什么明显的不舒服,再加上平时工作比较忙就没有重视,同时生活上也有一些不好的习惯,有长期吸烟史,喜欢吃一些烧烤和腌制得比较咸的食物。 在对患者病情进行评估后,发现符合内镜切除的指征,于是在内镜下对病变进行了切除,术后患者恢复得很好,对生活质量没有明显影响。术后评估也提示患者达到了治愈性切除,无需再进行放化疗,只需要定期行胃镜复查就行了。 导致胃癌发生的危险因素有哪些? 研究表明,胃癌的发生是由多种因素的作用引起的。主要包括幽门螺旋杆菌感染、遗传、环境及饮食因素等。 目前认为幽门螺旋杆菌感染是I类致癌原。另外,腌制食物、烟熏食物、霉变食物以及摄入食盐过多均可导致胃癌发生的风险增加。腌制食物摄入过多会增加幽门螺旋杆菌感染的风险并且可以协同促进胃癌的发生。 此外,10%的胃癌患者有遗传倾向,具有胃癌家族史者,胃癌发病率相较于普通人群要高出2-3倍。如果胃部已经有慢性炎症、萎缩性胃炎或者异型增生等病变,在幽门螺旋杆菌感染、不健康的饮食以及不良环境等多种因素的作用下可能会逐渐向胃癌转变。 “三早”是胃癌防治的关键 (一)早期发现 大部分早期胃癌患者无明显症状,少数患者可有饱胀感、消化不良等轻微不适,常常被认为是普通胃炎而被忽视。然而,随着病情的进展可以出现类似于胃炎或溃疡病的症状,如上腹饱胀不适或隐痛,往往在餐后比较明显。此外,还可以出现食欲减退、反酸、恶心呕吐、黑便及体重下降等不适。 40岁以上人群,符合以下5条中的任何一条就属于胃癌的高危人群,建议进行胃癌筛查。 1.幽门螺旋杆菌感染者; 2.既往有慢性萎缩性胃炎、胃溃疡、手术后残胃及恶性贫血等; 3.胃癌患者的一级亲属; 4.喜食高盐、腌制及烟熏食物,吸烟、长期饮酒等; 5.胃癌高发地区人群。 (二)早期筛查方法 就医后医生会评估患者的情况,并根据患者的症状选择合适的检查,在没有绝对禁忌证的情况下,胃镜检查是上消化道病变的首选检查方法。此外,还可以行早期胃癌三项、血清肿瘤标志物、血常规及大便常规等检查。 1.胃镜检查:胃镜及胃镜下活检是诊断胃癌的金标准。胃镜可以直接清晰地对食道、胃及十二指肠进行观察,并且可以对可疑的病变部位进行活检,诊断可靠,安全性高,已应用于胃癌高危人群的筛查。 2.幽门螺旋杆菌检测:目前检测幽门螺旋杆菌的方法可以分为非侵入性检查和侵入性检查两大类。非侵入性检查主要包括:尿素呼气试验、粪便抗原检测以及血清抗体检测;侵入性检查主要包括:快速尿素酶实验、组织切片及细菌培养等。目前,尿素呼气试验是临床上应用最广泛的非侵入性检测方法之一,具有高度的准确性。 根据幽门螺旋杆菌检测的情况,幽门螺旋杆菌现症感染、除菌之后以及没有幽门螺旋杆菌感染的胃黏膜背景其发生胃癌的种类是不一样的。现症感染及除菌后多为分化型,而没有幽门螺旋杆菌感染多为未分化型。 3.血清肿瘤标志物:癌胚抗原(CEA)及癌胚抗原CA19-9、CA724等对胃癌的诊断及术后病情监测有一定的临床意义。如果胃癌发生了肝脏转移,甲胎蛋白(AFP)可能会有不同程度的升高。 4.早期胃癌三项:包括血清胃蛋白酶原I(PG I)、血清胃蛋白酶原II(PG II)及血清胃泌素17(G-17)检测,主要反映胃部萎缩情况,有助于胃癌风险的分层管理,根据患者的危险分层,为患者制定胃镜检查的随访策略,便于早期胃癌的防治。 (三)早期治疗 与大家的传统观念不同,胃癌并不是不可以治疗的疾病,只要发现得早,尽管恶性程度高,也是可以治愈的,但是需要在医生的指导下科学、规范地进行治疗。对于早期胃癌患者可行内镜下切除或手术切除。 与外科手术相比,内镜下切除具有创伤小、并发症少、恢复快、费用低等优点,并且疗效相当,患者术后生活质量好,5年生存率均可超过90%。然而并不是所有患者都可以内镜下切除,医生在手术前会对病变进行充分评估,对于满足适应证的患者,首选内镜下切除。内镜下切除的方法主要有内镜下黏膜切除术(EMR)和内镜黏膜下剥离术(ESD)等,其中ESD在国内外应用较广。 平时生活中如何预防胃癌的发生? 虽然现在已经有了很好的治疗胃癌的手段,但是预防远比治疗更重要,那么普通人在日常生活中应该如何预防胃癌的发生呢? 1.饮食要规律 中国人讲究到点儿吃饭,也就是说一日三餐都要有规律,但现在很多人因为工作或其他事情耽误正餐,经常三餐不规律,很容易引发胃病,胃病久不治疗,再加上不良因素刺激,就会形成胃癌。 2.营养要均衡 现在人们生活条件好了,每天都能吃上肉,吃肉并不错,可是如果摄入过多肉食、吃素过少,不仅会使人肥胖,胃的负担也会加重,进而引发胃病,所以,饮食注意荤素搭配。 3.作息要规律 生活作息不规律也会造成肠胃不适应,早晚颠倒、经常熬夜等不良习惯都会导致胃部不适,平时注意多运动,戒烟戒酒,养成良好的进餐习惯,细嚼慢咽,少吃腌制及烟熏食物,多吃新鲜的蔬菜水果等。 4.不要吃过烫、过冷、辛辣的食物 我们的胃很娇嫩,如果经常食用热烫、冰凉、辛辣的食物,胃黏膜急剧收缩或扩张,就会对消化道持续造成损伤,消化道不断地损伤和修复,就会引发癌变。 5.定期做体检 40岁以上的高危人群,建议定期进行筛查,当发现幽门螺旋杆菌感染时要及时除菌治疗,做到对疾病的早发现、早诊断、早治疗。